Ce ne sont là que quelques exemples d’applications de l’ostéopathie. Elle peut être bénéfique à toute personne souhaitant améliorer sa santé et son bien-être général, qu’il y ait ou non des symptômes précis. Il est toutefois important de rappeler que l’ostéopathie ne prend pas en charge les urgences ou les maladies graves, et qu’il convient toujours de consulter un médecin pour un traitement approprié.
Nous traitons les gênes liées à la
Chirurgie ovarienne
En savoir plus sur la chirurgie ovarienne (ablation des ovaires) ici
Qu’est-ce que la chirurgie ovarienne ?
La chirurgie ovarienne est pratiquée pour diagnostiquer ou traiter différentes affections touchant les ovaires. Elle peut consister à retirer des kystes, des foyers d’endométriose ou des tumeurs, ou encore à traiter une obstruction ou réparer un ovaire. Selon la situation et l’état de santé de la patiente, cette intervention peut être réalisée par laparoscopie ou par chirurgie ouverte.
Avant l’opération, la patiente fait l’objet d’une évaluation approfondie afin de vérifier qu’elle est apte à subir l’intervention et de déterminer la méthode la plus adaptée. Elle reçoit également des informations sur le déroulement de la chirurgie, les consignes de jeûne à respecter et les éventuelles interruptions de certains traitements médicamenteux.
Passer à la section [Vis]
Ovariectomie (ablation de l’ovaire) – tout ce qu’il faut savoir
L’ovariectomie est le plus souvent réalisée par voie laparoscopique. Dans certains cas, le chirurgien peut toutefois décider d’avoir recours à une chirurgie ouverte si la situation l’exige.
Lors d’une chirurgie laparoscopique, une caméra est introduite par une petite incision au niveau du nombril. La cavité abdominale est ensuite remplie d’air afin de permettre au médecin de visualiser l’intérieur de l’abdomen. Deux petites incisions sont pratiquées dans la région du bikini pour introduire les instruments nécessaires.
En chirurgie ouverte, seul le tissu ou l’organe atteint est généralement retiré lorsqu’il s’agit d’une affection bénigne. En revanche, en présence de tumeurs malignes, il peut être nécessaire de retirer les deux ovaires, l’utérus, le tissu graisseux environnant et l’appendice, en raison du risque de propagation. Cette décision est prise en concertation avec le médecin avant l’intervention.
Si une partie ou la totalité d’un seul ovaire est retirée, la production hormonale n’est pas affectée, car l’autre ovaire prend entièrement le relais. En revanche, si les deux ovaires sont enlevés, un traitement hormonal substitutif est nécessaire chez les femmes n’ayant pas encore atteint la ménopause.

Soins postopératoires après une ablation de l’ovaire
Après une ablation ovarienne, il est essentiel de suivre les recommandations postopératoires afin de favoriser la cicatrisation et de réduire le risque de complications. Voici quelques conseils généraux pour assurer une bonne récupération :
- Soulagement de la douleur : des médicaments seront prescrits pour atténuer la douleur et l’inconfort après l’intervention. Ils doivent être pris conformément aux indications du médecin.
- Activité : il est généralement conseillé d’éviter le port de charges lourdes et les activités physiques intenses pendant quelque temps après l’opération. Le repos est important pour permettre au corps de récupérer. La reprise progressive des activités peut se faire lorsque le médecin l’autorise.
- Soins et surveillance de la plaie : suivez les recommandations de votre médecin concernant l’entretien de la plaie. Les pansements doivent être changés selon les instructions. Surveillez l’apparition de signes d’infection tels que rougeur, gonflement ou écoulement. En cas de suspicion d’infection, contactez votre médecin.
- Alimentation équilibrée : une alimentation saine, riche en fruits, légumes et céréales complètes, favorise le processus de guérison.
- Douleur à l’épaule : il est fréquent de ressentir une douleur à l’épaule après une hystérectomie, en raison du gaz utilisé pendant l’intervention. Le repos, la position allongée et l’application de chaleur ou de froid sur la zone peuvent aider à soulager cette gêne.
- Suivi médical : des rendez-vous de contrôle sont prévus avec le médecin traitant pour vérifier que la cicatrisation évolue normalement.
En général, le retour à domicile a lieu le jour même de l’intervention. Il est convenu à l’avance si une visite de contrôle à l’hôpital ou un suivi téléphonique par une infirmière est nécessaire, ainsi que la manière dont les résultats de l’analyse du tissu retiré seront communiqués.
Il est courant de se sentir plus fatiguée que d’habitude pendant plusieurs semaines après l’opération. Un arrêt de travail d’environ deux semaines est généralement prévu, et jusqu’à trois semaines pour les emplois plus physiques.
Traitement hormonal substitutif après une chirurgie ovarienne
Après une chirurgie ovarienne, un traitement hormonal substitutif peut être proposé afin de compenser la baisse ou l’absence de production hormonale par les ovaires.
Le traitement hormonal substitutif (THS) consiste à administrer des hormones comme les œstrogènes et la progestérone pour maintenir l’équilibre hormonal de l’organisme.
Le THS peut être nécessaire lorsqu’une femme présente des symptômes de carence hormonale après l’intervention, tels que bouffées de chaleur, sécheresse vaginale, troubles du sommeil ou variations de l’humeur. Il peut également être indiqué pour préserver la santé générale, notamment la solidité des os et la santé cardiovasculaire.
Cependant, il est important de savoir que ce traitement comporte certains effets secondaires et risques potentiels, notamment une augmentation du risque de certains cancers et de maladies cardiovasculaires. Le rapport bénéfices/risques doit donc être soigneusement évalué, et un suivi médical régulier est essentiel pour surveiller l’évolution de l’état de santé.
Le traitement hormonal substitutif peut être administré sous différentes formes : comprimés, patchs, crèmes, anneaux vaginaux ou injections, selon les besoins et les préférences de chaque patiente. La dose et la durée du traitement sont adaptées individuellement.

Chirurgie gynécologique – ablation des ovaires
La chirurgie gynécologique peut sembler impressionnante ou angoissante pour de nombreuses femmes, et l’une des interventions qui suscite souvent des inquiétudes est l’ablation des ovaires, pourtant, elle n’est pas aussi complexe qu’elle en a l’air.
L’ovariectomie (ou ablation ovarienne) est une intervention chirurgicale consistant à retirer un ou deux ovaires. Cette opération peut être indiquée pour plusieurs raisons, comme mentionné dans la première section : traitement de tumeurs, d’endométriose, de kystes ovariens ou encore à titre préventif contre certains cancers.
Il est important de garder à l’esprit que l’ablation des ovaires est une procédure sûre et efficace, qui peut aider de nombreuses femmes à traiter divers problèmes de santé. Mieux comprendre le déroulement de l’intervention et savoir à quoi s’attendre permet de réduire l’anxiété et de faire des choix éclairés concernant sa santé.
Vous vous demandez si nous pouvons vous aider ?
Réservez une consultation gratuite de 15 minutes
Risques liés à l’ablation des ovaires
Les risques associés à l’ablation des ovaires sont faibles. Les complications les plus courantes sont les saignements et les infections. Dans de rares cas, des organes voisins peuvent être lésés, notamment la vessie, les voies urinaires, les intestins ou les vaisseaux sanguins.
Lorsque cela se produit, la lésion est généralement traitée au cours de la même intervention. Cependant, il peut être nécessaire de transformer l’opération en chirurgie ouverte, appelée « incision bikini », consistant en une section horizontale de la paroi abdominale juste au-dessus de la ligne des poils pubiens.
Dans de très rares cas, une complication peut n’être détectée qu’après l’intervention. Comme pour toute chirurgie, une inflammation ou un saignement peut survenir après l’opération, parfois sous la forme d’une hémorragie interne. Dans de rares situations, ce type de saignement peut devenir grave s’il n’est pas diagnostiqué et traité rapidement.
Enfin, comme pour toute anesthésie générale, il existe un léger risque lié à l’endormissement, raison pour laquelle une évaluation approfondie par un anesthésiste est toujours réalisée avant l’intervention.

Indications de l’ovariectomie : quand est-elle nécessaire ?
L’ablation des ovaires peut être indiquée en cas d’endométriose, de kystes, de tumeurs bénignes ou malignes, ou de cancer du sein. Elle peut aussi être réalisée dans le cadre d’une hystérectomie, (le retrait de l’utérus).
Effets sur la santé après une chirurgie ovarienne – à quoi s’attendre
La chirurgie ovarienne peut entraîner différents effets sur la santé, selon la raison de l’intervention et la technique utilisée. Voici les effets les plus courants que l’on peut observer après une chirurgie des ovaires :
-
Douleur et inconfort : après l’intervention, il est fréquent de ressentir une douleur ou une gêne au niveau de la zone opérée. Cela peut durer plusieurs jours, voire quelques semaines, selon l’ampleur de la chirurgie.
-
Saignements : de légers saignements au niveau de la plaie sont normaux après l’opération, mais ils doivent s’arrêter en quelques jours. Si les saignements deviennent abondants ou persistent, il faut consulter un médecin.
-
Tissu cicatriciel : la chirurgie peut provoquer la formation d’adhérences qui, à long terme, peuvent influencer le fonctionnement des ovaires et provoquer des douleurs. En cas de symptômes persistants, une consultation médicale est recommandée.
-
Infection : comme pour toute intervention chirurgicale, un risque d’infection existe. Il est essentiel de suivre les recommandations du médecin concernant les soins de la plaie et de prendre les antibiotiques prescrits pour réduire ce risque.
-
Changements hormonaux : selon le type d’intervention, la chirurgie ovarienne peut modifier le taux d’hormones, entraînant des variations du cycle menstruel, des sautes d’humeur ou d’autres symptômes liés aux hormones. Ces effets peuvent être temporaires ou permanents, selon l’étendue de la chirurgie.
-
Fertilité : une chirurgie portant sur un ou les deux ovaires peut affecter la fertilité. Si vous envisagez une grossesse, il est important d’en parler avec votre médecin, car certaines interventions peuvent réduire les chances de conception naturelle. Des alternatives comme les traitements de fertilité ou la transplantation ovarienne peuvent parfois être envisagées.
Vous vous demandez si nous pouvons vous aider ?
Réservez une consultation gratuite de 15 minutes

Qualité de vie après une ablation des ovaires
L’ablation des ovaires peut avoir des conséquences variables sur la qualité de vie, selon plusieurs facteurs tels que l’âge, le statut hormonal et la présence éventuelle d’autres pathologies.
Chez les femmes à qui l’on retire les deux ovaires avant la ménopause, l’intervention entraîne une ménopause immédiate, ce qui peut avoir un impact important sur la qualité de vie. Cette chute brutale du taux d’œstrogènes peut provoquer des bouffées de chaleur, des troubles du sommeil, des variations de l’humeur, une baisse de la libido et une sécheresse des muqueuses. Ces symptômes peuvent altérer le bien-être physique, émotionnel et sexuel. Pour une femme n’ayant pas encore connu la ménopause naturelle avant l’opération, cette transition hormonale soudaine peut être particulièrement difficile à vivre.
L’ablation des ovaires peut également augmenter le risque de certains problèmes de santé à long terme, comme les maladies cardiovasculaires ou l’ostéoporose. Ces complications potentielles peuvent elles aussi influencer la qualité de vie.
Il est toutefois important de souligner que de nombreuses femmes conservent une bonne qualité de vie après une ablation des ovaires.
Différentes options thérapeutiques existent pour atténuer les symptômes liés à la ménopause, notamment le traitement hormonal substitutif (THS) et certaines adaptations du mode de vie. Il est recommandé de consulter son médecin afin d’évaluer les solutions les plus adaptées pour maintenir ou améliorer sa qualité de vie après l’intervention.
Conséquences à long terme de l’ovariectomie
Après une ovariectomie, plusieurs conséquences à long terme peuvent survenir et nécessiter une attention particulière. Parmi les plus courantes :
1. Changements hormonaux : les ovaires produisent plusieurs hormones, notamment les œstrogènes et la progestérone. Leur ablation provoque une chute importante de ces hormones, entraînant des symptômes tels que bouffées de chaleur, sécheresse vaginale, variations de l’humeur et baisse de la libido. La prise en charge de ces changements hormonaux peut nécessiter un traitement hormonal substitutif ou d’autres formes de thérapie.
2. Infertilité : une ovariectomie rend impossible la conception naturelle. Chez les femmes souhaitant préserver leur fertilité, un transfert d’ovocytes ou une fécondation in vitro (FIV) peut être envisagé avant l’intervention afin de conserver des ovules pour une utilisation ultérieure.
3. Risque accru de certaines maladies : le retrait des ovaires augmente le risque d’ostéoporose et de maladies cardiovasculaires. Il est essentiel d’adopter un mode de vie sain, incluant une alimentation équilibrée, une activité physique régulière et, si nécessaire, des compléments adaptés pour réduire ces risques.
4. Défis psychologiques et émotionnels : l’ovariectomie peut avoir un impact significatif sur le bien-être émotionnel. Certaines femmes ressentent un sentiment de perte ou de deuil lié à la disparition de leurs ovaires et à la fin de leur fertilité naturelle. Un accompagnement psychologique ou la participation à un groupe de soutien peut aider à mieux gérer ces émotions.
5. Santé physique et hygiène de vie : après une ovariectomie, il peut persister des douleurs, une gêne ou une fatigue. Il est important de maintenir un poids équilibré, de surveiller l’évolution des cicatrices et d’être attentive à tout changement du corps ou des seins.
Des adhérences peuvent également se former entre les organes de la cavité abdominale, surtout après une chirurgie ouverte. Le risque d’adhérences est plus faible après une chirurgie laparoscopique.

Introduction à l’ostéopathie : principes et méthodes de base
L’ostéopathie est une approche thérapeutique qui repose sur la capacité naturelle du corps à s’autoréguler et à se soigner. L’ostéopathe utilise différentes méthodes et techniques pour rétablir l’équilibre et le bon fonctionnement de l’organisme.
Les traitements ostéopathiques reposent sur plusieurs principes fondamentaux :
1. Le corps forme un tout : l’ostéopathe considère le corps comme une unité où toutes les structures sont interdépendantes. Une perturbation dans une zone peut donc influencer le fonctionnement d’une autre.
2. La capacité du corps à s’autoguérir : l’ostéopathie repose sur la conviction que le corps possède en lui les ressources nécessaires à sa propre guérison. En restaurant la mobilité et l’équilibre des structures, on favorise ce processus naturel.
3. L’interdépendance entre structure et fonction : une bonne structure permet une bonne fonction, et inversement. L’ostéopathe s’attache donc à corriger les déséquilibres qui perturbent cette relation.
Les principales méthodes et techniques utilisées par les ostéopathes sont :
- Les manipulations et mobilisations articulaires.
- Les techniques myofasciales, qui consistent à étirer les tissus conjonctifs et à appliquer une pression ciblée sur les muscles pour soulager la douleur et améliorer la mobilité.
- Les techniques viscérales, qui agissent sur les organes internes et leurs attaches afin d’optimiser leur mobilité et leur fonction.
- Les techniques crânio-sacrées, centrées sur les relations entre le crâne, la colonne vertébrale et le sacrum.
- Les exercices et conseils personnalisés, visant à entretenir la santé, favoriser la récupération et prévenir les troubles fonctionnels.
En quoi l’ostéopathie diffère des autres formes de thérapie
Approche holistique
Osteopathy views the body as a whole, with all systems interconnected and influencing each other. Osteopaths examine not only the area where the client is experiencing symptoms, but also look for causes and related problems elsewhere in the body. This is in contrast to more specific therapies that focus only on the area of the symptom.
L’ostéopathie considère le corps comme un tout où tous les systèmes sont interconnectés et s’influencent mutuellement. L’ostéopathe n’examine pas uniquement la zone où les symptômes apparaissent, mais recherche aussi leurs causes et d’éventuels déséquilibres ailleurs dans le corps. Cela contraste avec d’autres thérapies plus ciblées, qui se concentrent uniquement sur la zone symptomatique.
Traitement manuel
Les ostéopathes utilisent principalement leurs mains pour diagnostiquer et traiter leurs patients. Cela peut inclure des pressions douces, des étirements ou des manipulations des muscles, des articulations, des tissus conjonctifs et des organes. D’autres formes de thérapie ont souvent recours à des instruments ou à des appareils pour effectuer le traitement.

Ostéopathie : soulagement de la douleur et amélioration de la santé
L’ostéopathie est une approche globale de la santé qui vise à soulager la douleur et à favoriser la guérison en rétablissant l’équilibre et le bon fonctionnement naturel du corps. Cette méthode est utilisée dans de nombreuses situations et pour différents types de troubles :
1. Troubles musculosquelettiques : l’ostéopathie est particulièrement efficace pour soulager la douleur et améliorer la mobilité en cas de troubles musculosquelettiques tels que les contractures musculaires, les douleurs articulaires et dorsales, les blessures sportives, les hernies discales ou la fibromyalgie. L’ostéopathe utilise diverses techniques manuelles pour agir sur les muscles, les articulations et les tissus conjonctifs afin de réduire la douleur, améliorer l’amplitude de mouvement et restaurer la fonction normale.
2. Troubles digestifs : en agissant sur certaines zones de l’abdomen et de l’intestin, les techniques ostéopathiques peuvent favoriser la digestion et soulager des symptômes comme les ballonnements, la constipation ou le syndrome de l’intestin irritable. L’ostéopathie peut aussi être bénéfique après une chirurgie abdominale, car elle aide à rétablir le fonctionnement normal du transit et à réduire la formation d’adhérences cicatricielles.
3. Troubles respiratoires : l’ostéopathie peut contribuer à soulager les symptômes et à corriger les causes de troubles respiratoires comme l’asthme, la bronchite ou la sinusite. L’objectif est de restaurer une respiration fluide et de libérer les tensions ou blocages présents dans les poumons et les bronches.
4. Troubles liés au stress : l’ostéopathie aide à réduire le niveau de stress et à soulager les symptômes qui y sont associés, tels que les tensions musculaires, les maux de tête ou les troubles du sommeil. En travaillant sur les muscles, le squelette, le système nerveux et la respiration, l’ostéopathe favorise la détente et le rééquilibrage global du corps.
5. Grossesse et post-partum : de nombreuses femmes enceintes ressentent des douleurs ou des gênes au niveau du dos, des articulations ou des muscles. L’ostéopathie peut aider à soulager ces tensions et à améliorer la capacité du corps à s’adapter aux changements physiques de la grossesse. Après l’accouchement, elle favorise le retour à une fonction corporelle normale et aide à retrouver tonus et mobilité.

Douleurs souvent associées

Chirurgie ovarienne

Hystérectomie

Endométriose
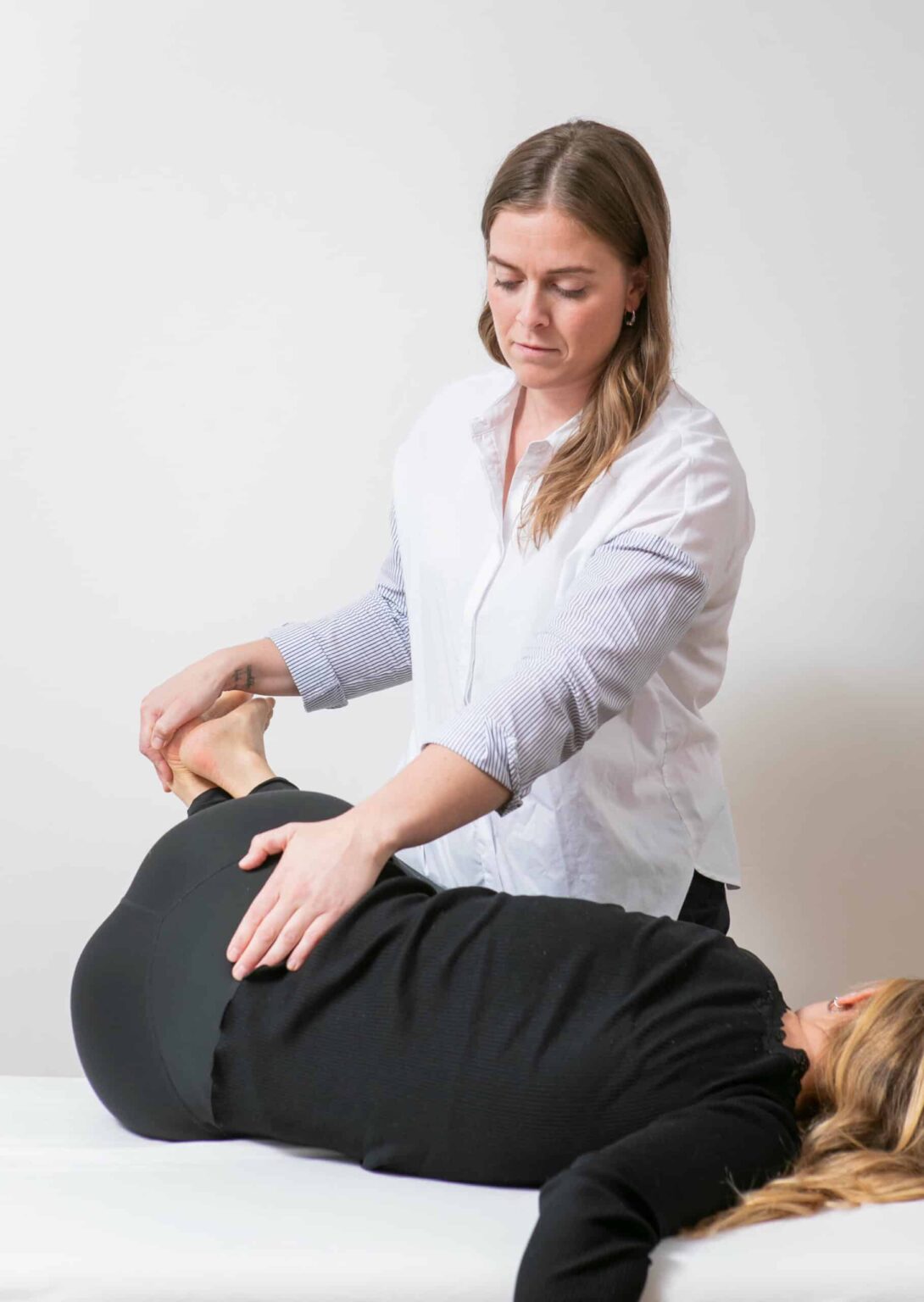
Douleurs pelviennes

Douleurs menstruelles

Syndrome prémenstruelle

Infertilité involontaire




